Traitement de la sténose de la carotide interne
L’artère carotide est située dans le cou. Elle alimente le cerveau, la tête et le cou en oxygène. Elle se divise en deux : l’artère carotide interne (qui vascularise le cerveau) et l’artère carotide externe (qui vascularise la face).
Le rétrécissement des artères carotides (ou sténose de la carotide) est causé par l’athérosclérose, une accumulation de la plaque d’athérome sur la paroi interne des artères. Cette plaque peut se détacher, migrer vers le cerveau et être à l’origine d’un accident vasculaire cérébral (AVC) (thrombose ou attaque cérébrale). Les symptômes les plus fréquents d'AVC sont une paralysie transitoire ou définitive d'un membre supérieur et/ou d'un membre inférieur, une diminution de la sensibilité, des troubles de la parole, ou des troubles visuels (cécité transitoire).
Il est donc admis comme traitement de la carotide bouchée de réaliser une intervention chirurgicale afin de lever ce rétrécissement au niveau de l'artère.
L'endartériectomie chirurgicale est la technique classique: par une petite incision dans le cou, le chirurgien "nettoie" l'artère carotide interne de la plaque calcifiée, et ensuite suture l'artère en élargissant celle-ci. La chirurgie est la technique de référence du traitement de la sténose carotidienne. Elle nécessite la plupart du temps une anesthésie générale . L'hospitalisation nécessaire est d'environ 5 jours.
Une technique moins invasive a été développée pour ne pas nécessiter d'incision et peut être réalisée sous anesthésie locale. On introduit, par une ponction d'une artère au niveau du pli de l'aine un cathéter (petite sonde en plastique) qui sera placé dans le rétrécissement artériel.
Ce cathéter permettra de dilater le rétrécissement et de mettre en place un stent . Ceci se fait sous la protection d'un filtre temporaire de façon à empêcher d'éventuels micro fragments de plaque athéromateuse de migrer dans le cerveau.
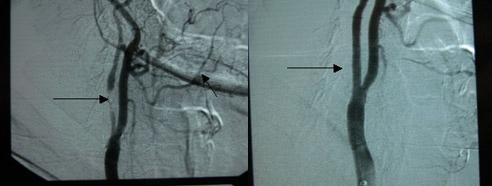
L’intervention de chirurgie carotidienne est relativement courte (environ 1,5 h).
La coordinatrice du service vous contactera pour vous faire part de la date opératoire mais également des examens qui resteraient à réaliser. Ceux-ci peuvent être réalisés la veille ou le matin de l'intervention. Si les délais le permettent, un passage en consultation auprès d'un anesthésiste une dizaine de jour avant l'intervention, est un plus.
Signalez si vous êtes allergique à l'iode ou si vous avez des problèmes de thyroïde!
• Si vous prenez du Sintron®, consultez votre médecin, il est possible que celui-ci soit
arrêté 48 à 72h avant l'examen pour passer à des injections sous-cutanées.
• 48h avant l'examen, il vous sera demandé d'arrêter certains médicaments comme le
Glucophage® et la Metformine®.
• Si vous avez une insuffisance rénale, il sera important de bien vous hydrater avant
l'examen. Demandez plus d'informations à votre médecin.
• Certains antiagrégants ne doivent pas être arrêtés ! Avant d'arrêter un médicament,
téléphonez à votre chirurgien.
Une fois installé dans votre chambre, vous serez très occupé, entre le rasage du territoire opératoire, la douche désinfectante, le contrôle de vos paramètres, vous recevrez la visite du chirurgien, de l'anesthésiste, du kiné, éventuellement de l'assistant social, de la psychologue, de la diététicienne…
Vous serez très sollicité !
A 22h, vous pourrez enfin vous reposer, l'infirmière de nuit passera vous donner votre somnifère éventuel, elle vous demandera de garder le jeune dès 24h et conviendra avec vous de l'heure de réveil si vous êtes opéré à 7h.
A 7h ou sur appel dans la matinée, si vous êtes prévu en deuxième position au programme opératoire, l'infirmière vous enverra à la douche et changera votre literie.
Vous pourrez vous rendre une dernière fois aux toilettes.
Elle vous rappellera de vous laver une dernière fois les dents, de ranger dans votre armoire sous clefs vos éventuelles prothèses auditives ou dentaires, votre alliance, tous vos effets personnels, etc…
Il est fortement déconseillé de conserver dans l'unité tout objet de valeur (GSM, argent, bijoux, ordinateur etc…), nous vous recommandons d'éviter d'apporter ces éléments lors de votre hospitalisation ou de veiller à le faire reprendre par votre famille avant votre départ pour le quartier opératoire.
L'infirmière vous aidera à préparer votre sac rouge contenant vos effets de toilette ainsi que la boite en plastique contenant votre thermomètre, les gouttes nasales, vos médicaments habituels si ils sont particuliers.
Enfin, elle vous administrera la prémédication prévue par l'anesthésiste et contrôlera une dernière fois vos paramètres. Vous lui remettrez votre clef pour la mettre en sécurité.
Le brancardier viendra vous chercher pour vous conduire au quartier opératoire.
L'intervention chirurgicale est pratiquée sous anesthésie générale: par une petite incision dans le cou, le chirurgien "nettoie" l'artère carotide interne de la plaque calcifiée, et après l'intervention, le patient est immédiatement accueilli au sein du service des soins intensifs pour une période minimale de 24 heures pendant laquelle nous surveillons ses paramètres vitaux (grâce au moniteur de surveillance).
En post-opératoire immédiat, nous compensons les apports hydriques et administrons les médicaments indispensables par différentes perfusions intra-veineuses.
Nous assurons un apport suffisant en oxygène.
Les drains chirurgicaux (redons) font l'objet d'une surveillance étroite ainsi que la surveillance neurologique. Selon avis médical et, en général, après 24 heures d'hospitalisation aux Soins Intensifs, le patient regagnera son unité d'hospitalisation originaire où il poursuivra sa convalescence.
Les risques de cette technique sont qu'une plaque d'athérome se détache et provoque une embolie cérébrale (AVC). D'autres complications peuvent être observées comme une allergie à un produit de contraste iodé, un hématome ou, très rarement, une obstruction de l'artère au niveau du point de ponction.
Un ralentissement du rythme cardiaque ou une baisse de la pression artérielle peuvent être observés, mais peuvent être prévenus ou traités de façon rapide.
En plus des médicaments habituels (comportant notamment de l'aspirine), le patient reçoit un traitement fluidifiant du sang après la procédure durant une période définie avec le médecin.
Un repos prolongé d’au moins 8 heures, généralement jusqu'au lendemain matin, est requis pour minimiser les risques de saignement ou d’autres complications liées à l'intervention chirurgicale.
Surveillez votre plaie chirurgicale ou votre point de ponction!
Il sera important de ne pas faire d'acte violent (jardinage, sport) durant les 5 jours après l'examen.
Contact et rendez-vous
Route 555
Tel: 02 764 28 12
