Embolie pulmonaire
Lorsqu’une paroi vasculaire est lésée, des caillots sanguins se forment pour en assurer sa réparation. Les caillots sont ensuite résorbés lorsque la paroi vasculaire se répare. Ces caillots ne se forment normalement pas en présence d’une paroi vasculaire saine.
La stase du sang (absence de circulation) et des anomalies de coagulation favorisent également la formation de caillots intravasculaires.
Au niveau des veines périphériques, un caillot peut se détacher de la paroi et être entraîné dans la circulation. Il peut alors migrer jusqu’aux poumons, obstruant une ou plusieurs branches de l’artère pulmonaire (embolie pulmonaire). L'embolie pulmonaire entraîne des troubles respiratoires plus ou moins sévères et, dans certaines situations, un retentissement sur la fonction cardiaque voire la mort subite.
L'origine de l'embolie pulmonaire peut venir du développement d’un caillot indésirable qui se produit le plus souvent au niveau des veines profondes des membres inférieurs (on parle alors de thrombose veineuse profonde), notamment dans les circonstances suivantes :
- immobilisation ;
- intervention chirurgicale ;
- thrombophilie (déséquilibre acquis ou héréditaire des facteurs de coagulation).
Le risque d’embolie pulmonaire étant étroitement lié à l’apparition d’une thrombose veineuse profonde, on parle de maladie thromboembolique veineuse.
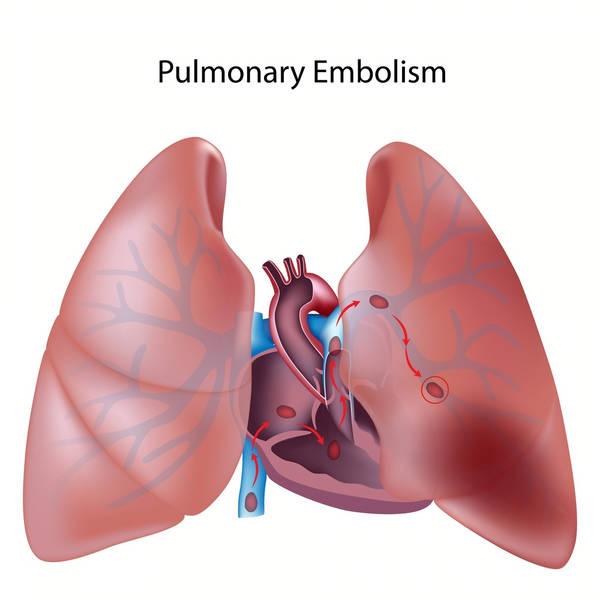
L'embolie pulmonaire peur être favorisé par:
- Tabac
- Age (supérieur à 40 ans) ;
- Antécédents de thrombose veineuse profonde ou d’embolie pulmonaire ;
- Décompensation cardiaque ;
- Cancer et certains traitements de la maladie cancéreuse ;
- Maladies inflammatoires intestinales (Crohn, rectocolite ulcéro-hémorragique) ;
- Contraceptifs oestro-progestatifs ;
- Substitution hormonale après la ménopause ;
- Altérations acquises ou héréditaires de la composition du sang ou des facteurs de coagulation ;
- Varices, insuffisance veineuse ;
- Traumatisme et immobilisation plâtrée d’un membre inférieur ;
- Grossesse et post-partum (période après l’accouchement).
L’embolie pulmonaire peut être asymptomatique.
Les symptômes les plus fréquents sont :
- un essoufflement inhabituel ;
- une douleur thoracique majorée à l’inspiration profonde ;
- des crachats de sang ;
- une toux inexpliquée.
Ces symptômes peuvent avoir une origine autre que l’embolie pulmonaire. Néanmoins, si un ou plusieurs de ces symptômes apparaît, il faut consulter immédiatement un médecin qui jugera de l’opportunité d’examens complémentaires et d’un traitement éventuel.
L'embolie pulmonaire est difficile à diagnostiquer. Pour établir un diagnostic, les médecins se basent sur une évaluation clinique soigneuse:
- recherche d'antécédents personnels et familiaux ;
- évaluation des facteurs de risque éventuels ;
- détection des symptômes et des signes objectifs (essoufflement inhabituel, crachats de sang toux inexpliquée, douleur thoracique, tachycardie).
Des examens complémentaires sont également effectués de manière systématique :
- radiographie thoracique ;
- électrocardiogramme ;
- test sanguin (dosage des D-dimères) ;
- angiographie par tomodensitométrie thoracique ;
- échographie Doppler veineux du membre inférieur ;
- échographie Doppler cardiaque.
Des médicaments préventifs (l'héparine par exemple) sont efficaces pour ralentir la coagulation sanguine et éviter la formation de caillots sanguins.
La prise d’autres médicaments peut accroître le risque de saignement. La prudence est donc recommandée en cas de prescription simultanée de médicaments anti-inflammatoires, de médicaments contenant de l’acide acétylsalicylique, et d’autres agents antiplaquettaires.
Les médicaments anti-vitamine K peuvent être administrés après une embolie pulmonaire afin de réduire le risque de coagulation du sang. Il est indispensable de solliciter l’avis d’un médecin avant de prendre un nouveau médicament car les interactions avec les anti-vitamine K sont multiples et peuvent être dangereuses.
Si une intervention chirurgicale est envisagée pendant le traitement anticoagulant, il faut informer immédiatement le chirurgien du traitement anticoagulant en cours. Dans la plupart des cas, l’intervention pourra être réalisée, mais imposera une adaptation du traitement.
Contact et rendez-vous
Route 555
Tel: 02 764 28 12
